Что это?
Плацентарная ткань – это особый специфический орган, который появляется в женском организме только во время беременности. Он начинает активно функционировать к началу второго триместра и сохраняется до самых родов. Главной функцией плаценты является защита ребенка от воздействий внешней среды, а также участие в обеспечении необходимого для его роста и развития кровотока.
В плацентарной ткани находится множество различных кровеносных сосудов, через которые в организм плода и поступают важные вещества. От того, какое строение имеет плацента, и где она расположена зависит во многом интенсивность внутриутробного развития плода.
Рассчитать срок беременности
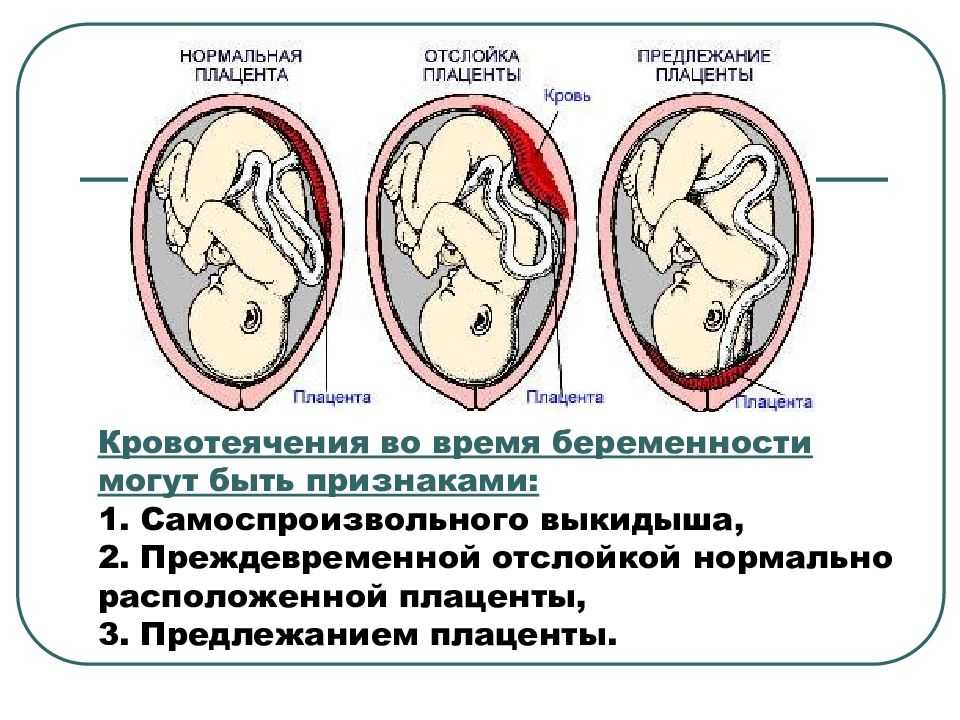
Обычно плацентарная ткань образуется в непосредственной близости от места имплантации оплодотворенной яйцеклетки. В большинстве беременностей имплантация происходит в области верхнего отдела матки – ее дна. Как правило, прикрепляется оплодотворенная яйцеклетка к , где происходит наилучший кровоток. Однако такая ситуация возможна не всегда. Иногда бывает и так, что прикрепление оплодотворенной яйцеклетки происходит гораздо ниже – в нижних отделах матки. В таком случае плацентарная ткань образуется и находится довольно близко к внутреннему маточному зеву.
Если же плацентарная ткань «заходит» на область внутреннего маточного зева, то такая патология называется уже предлежанием. Для того чтобы оценить наличие данной патологии, врачи обязательно оценивают расстояние между внутренним маточным зевом и непосредственно самой плацентой. В каждом отрезке беременности норма этого показателя разная. Во втором триместре плацента должна находиться в норме на 5 см выше маточного зева. В третьем же триместре это значение увеличивается до 7 см.
Предлежание может быть разным. Врачи пользуются специальными классификациями, в которые включаются несколько клинических вариантов. Одним из довольно неблагоприятных вариантов является полное предлежание плаценты. В этом случае практически вся плацентарная ткань перекрывает маточный зев. В этой ситуации плацента располагается критически низко по отношению к наружным женским половым органам. В таком случае риск развития неблагоприятных осложнений течения беременности возрастает многократно.
Последствия предлежания хориона
Самым распространённым осложнением предлежания, так же как и симптомом, является кровотечение. Его характер зависит от степени предлежания. Во время полного предлежания кровотечение наблюдается уже на 2-3 месяце. Боковая форма предполагает кровотечение после 6 месяца и при родах. Интенсивность кровоизлияний также обуславливается степенью предлежания. Замечено, что 20% случаев они происходят во время второго триместра.
Кровянистые выделения при данной патологии носят особенный характер.
Плюсом является то, что излияние всегда происходит наружу, и позволяет избежать образования гематом между маткой и хорионом. Однако это не уменьшает опасности для будущей матери и ребёнка.
Отличительная черта этих кровотечений – внезапность. При этом у беременной не наблюдается каких-либо болевых ощущений или дискомфорта. Это позволяет не спутать их с самопроизвольным прерыванием беременности, которое всегда сопровождается болезненными спазмами.
Появившись однажды, кровотечения имеют тенденцию повторяться с разными интервалами. Предугадать его интенсивность и обильность невозможно.
Основной угрозой предлежания плаценты является выкидыш. Сигнализировать об опасности может тонус матки, тянущая боль в животе и пояснице. Нередко постоянным сопутствующим симптомом является пониженное давление у будущей мамочки. Это ведёт к слабости, вялости, разбитости и обморокам.
Из-за обильных кровоизлияний может развиться анемия, что усугубит проявления гипотонии. К тому же, нехватка кислорода вследствие пониженного гемоглобина, негативно отражается на развитии плода.
Также на фоне предлежания, эмбрион зачастую оказывается в поперечном, косом или ягодичном положении. При наличии одного или нескольких из описанных показателей, рекомендуется делать кесарево сечение, во избежание гибели ребёнка.
Как бы то ни было, предлежание хориона – это не приговор. При соблюдении рекомендаций врача всегда есть шанс выносить здорового ребёнка.
Советуем почитать: Вам также может быть полезно узнать о низком расположении плаценты
Предлежание хориона — раскрываем секреты про беременность на Pitanie4Zdravie.ru
Беременность делает женщину по-настоящему прекрасной. Но во время беременности возникает много вопросов, на которые необходимо найти ответ. Специально для вас, в разделе «Беременность от А до Я», мы публикуем интересные и полезные статьи о беременности, чтобы это чудесное время для вас было как можно более «безпроблемным» и радостным.
Так же вы можете найти здесь основные признаки беременности, как развивается плод ребенка на разных сроках беременности, понять что можно и что нельзя на разных сроках беременности. Узнаете больше о влиянии различных продуктов, витаминах (например, о влиянии фолиевой кислоты) на беременность.
Лечение и диета при предлежании плаценты. Может ли плацента перейти в правильное положение
Тактика лечения определяется в зависимости от вида предлежания, самочувствия женщины и наличия или отсутствия кровотечений.
В 1–2 триместре женщина находится под амбулаторным наблюдением, а после 24 недели ее переводят в стационар. Здесь ей назначают спазмолитики (Но-Шпа) и токолитики (Гинипрал). При анемии прописывают Актиферрин и Сорбифер.
Из-за кровотечений у будущей мамы возникает анемия, поэтому ей рекомендуется есть продукты, повышающие уровень гемоглобина:
- печень и мясо;
- сухофрукты, яблоки, персики, гранаты, абрикосы;
- голубику, чернику, клюкву, черную смородину;
- помидоры, тыкву, свеклу;
- грецкие орехи;
- шоколад.
Чтобы железо усваивалось необходим витамин С, который в большом количестве содержится в цитрусовых.
Бывают случаи, когда плацента постепенно меняет свое положение, так как нижняя часть матки постепенно увеличивается, и место прикрепления поднимается. Однако этот процесс не регулируется извне и не поддается стимуляции.
Причины и симптомы
Основная причина краевого предлежания — внутренние предпосылки, которые помешали плодному яйцу имплантироваться нормально и в более подходящее для этого дно матки. К таким предпосылкам можно отнести нарушения состояния эндометрия матки. Обычно оно наблюдается у женщин, которые сделали несколько абортов или подвергались выскабливанию диагностическому.
Выкидыши, замершие беременности в анамнезе также повышают вероятность неправильного расположения плодного яйца. Препятствием для полноценной имплантации может быть и рубец или несколько рубцов на матке от перенесенных ранее операций или кесарева сечения.
Наличие в верхней части матки миомы, фибромы и других образований также создают препятствия для прикрепления бластоцисты, и она вынуждена опуститься в поисках «пристанища» в нижний маточный сегмент. Причиной может стать и врожденная аномалия строения матки — двурогая или седловидная матка. Замечена и некоторая последовательность таких патологий — если в предыдущую беременность у женщины была низкая плацентация, с большой долей вероятности прикрепление плода и развитие хориона при последующей беременности также будет низким.
Симптомов краевого предлежания хориона на ранних сроках может и не быть, а могут проявиться небольшие непродолжительные кровянистые выделения. Обычно они всегда оцениваются женщиной правильно — как угроза сохранению ребенка.
Если хорион, а впоследствии и плацента, не мигрируют, такие кровотечения, связанные с разрывом маленьких кровеносных сосудов из-за растяжения стенок матки, могут повторяться часто, у некоторых — до самых родов. Из-за них женщина начинает страдать анемией, ей хронически не хватает железа, в крови содержится малое количество гемоглобина. Как бы то ни было, при появлении кровянистых выделений из половых путей беременной нужно незамедлительно вызвать скорую помощь.
Диагностика
При своевременной постановке на учёт в женской консультации и регулярном наблюдении у специалистов центральное предлежание плаценты обычно выявляется задолго до появления клинической симптоматики. Для диагностики используют методы, которые позволяют визуализировать плод и его оболочки в полости матки, а также оценить глубину крепления плаценты к маточной стенке:
- Трансвагинальное УЗИ. Точность метода достигает 95%. Влагалищную сонографию проводят после абдоминального УЗИ для уточнения того, как именно расположена плацента по отношению к шейке матки.
- МРТ тазовых органов. Назначается в тех редких случаях, когда ультразвуковое исследование не позволяет поставить точный диагноз. Обеспечивает максимально точную визуализацию плаценты и элементов плодного яйца.
Влагалищное исследование производят крайне редко и только в условиях развёрнутой операционной, где в случае усиления кровотечения можно быстро выполнить кесарево сечение. Во время пальпации между предлежащей частью плода и пальцами акушера-гинеколога определяется губчатая ткань. Для динамической оценки состояния ребёнка рекомендована кардиотокография плода. Предлежание дифференцируют от эктопической шеечной беременности, преждевременного отслоения нормально расположенной плаценты, эрозии, полипа и рака шейки матки, повреждения вен влагалища при их варикозе. При значительной анемии и подозрении на системные заболевания крови с повышенной кровоточивостью показана консультация гематолога. По показаниям к ведению пациентки привлекают терапевта, анестезиолога-реаниматолога, неонатолога.