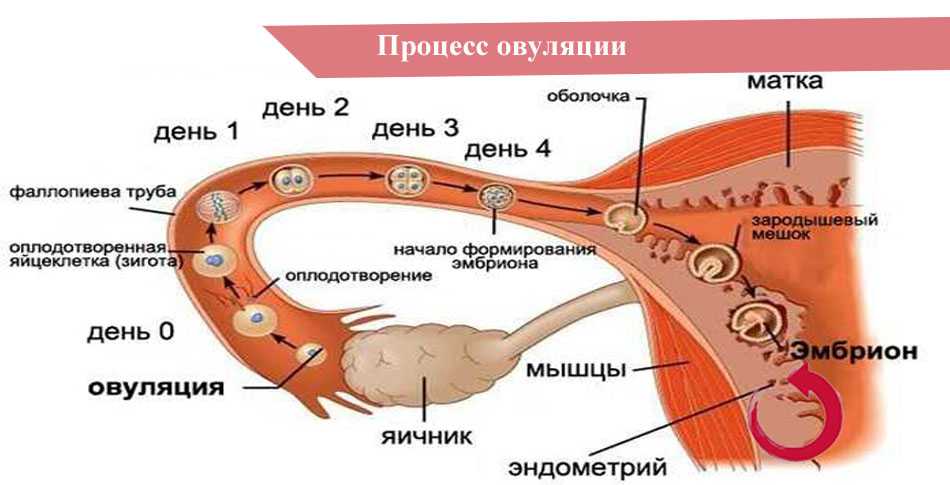
Что делать?
Какими бы ни были ваши представления о собственной фертильной способности, лучше всего начинать планирование беременности с похода к врачу. Женщине нужно обследоваться у гинеколога, привести в порядок собственный вес (даже похудение на 5% от исходной массы тела увеличивает вероятность зачатия)
Мужчине важно также обратить внимание на свой рацион, вредные привычки и сделать спермограмму
Простое и быстрое обследование позволит паре более конструктивно планировать прибавление в семье, точно знать «слабые» стороны друг друга. Сразу скажем, что непреодолимых ситуаций почти не бывает. Даже если будут выявлены какие-то отклонения, в 96% случаев после правильно подобранного лечения проблема устраняется, и пара может приступать к успешному планированию малыша.
Остальным 3% пар помогут методы вспомогательной репродуктивной медицины — ЭКО, ИКСИ, , сперматозоидов. Сегодня большая часть услуг репродуктивной медицины предоставляются бесплатно, по полису обязательного медицинского страхования.
![]()
Перед тем как приступить к отслеживанию овуляции и планированию , нужно провести определенную подготовку. Большинству пар, по отзывам, хватило 2-3 месяцев, чтобы соблюсти простые рекомендации и тем самым повысить свои шансы стать родителями:
оба партнера должны вести здоровый образ жизни, принимать витамины с преобладающим содержанием цинка, селена, магния и фолиевой кислоты;
все болезни и инфекции нужно пролечить заблаговременно, после приема антибиотиков, противовоспалительных препаратов, обезболивающих, противогрибковых средств до момента начала планирования должно пройти не менее 1-2 месяцев;
питаться партнеры должны сбалансировано, любые диеты для снижения веса противопоказаны, обязательно в рацион должны входить молоко, мясо, рыба, зелень, овощи и фрукты
От кофе и крепкого чая, а заодно и от темного шоколада важно отказаться именно женщине.
![]()
![]()
Иногда может потребоваться поход к генетику. Это делается в том случае, если никаких объективных причин бесплодия ни у одного из партнеров не выявлено, а зачатия все равно не наступает. Причина может крыться в генетической несовместимости, если геном мужчины очень схож с геномом женщины. Также посетить генетика рекомендуется супругам, у которых в роду были случаи тяжелых врожденных заболеваний, синдромов.
![]()
Об овуляции и о том, как забеременеть, смотрите в следующем видео.
Почему при правильном расчете не получается забеременеть со стороны женщины?
Женская репродуктивная система устроена весьма не просто. Порой очень сложно объяснить, почему не наступает зачатие, если была овуляция и выявить истинную причину отсутствия беременности.
Вместе с тем, можно столкнуться со следующими проблемами:
-
Непроходимость маточных труб – является одной из наиболее распространенных причин бесплодия. Такая патология характеризуется появлением внутри маточных (фаллопиевых) труб преграды, которая препятствует воссоединению яйцеклетки со сперматозоидом.
Непроходимость маточных труб может быть вызвана следующими причинами:
- Наличие половых инфекций, вызывающих внутреннее воспаление (например, гонорея, хламидии).
- Эндометриоз – явление, при котором эндометрий, находящийся в полости матки, существенно разрастается в яйцеводе или яичнике. Это приводит к образованию, так называемых, спаек.
- Различного рода оперативные вмешательства в женскую половую систему (аборты, гинекологические и хирургические операции). Послеоперационные воспалительные процессы, швы и рубцы ухудшают проходимость маточных труб.
- Врожденные патологии.
- Функциональная непроходимость (например, гормональные сбои, спазмы маточных труб и т.д.).
-
Неправильное состояние цервикальной слизи – данный фактор имеет большое значение для оплодотворения.
Так, у здоровой женщины влагалищные выделения меняют свой характер в зависимости от периода менструального цикла. В период овуляции цервикальная слизь, вырабатываемая шейкой матки, становится более водянистой и прозрачной, что способствует легкому прохождению сперматозоидов. После завершения фертильного периода выделения становятся более вязкими и кислыми. Это препятствует проникновению инфекции.
Нарушение состояния цервикальной слизи проявляется в следующем:
- во время овуляции влагалищные выделения становятся слишком вязкие, что препятствует свободному прохождению сперматозоидов;
- недостаточное количество слизи;
- цервикальная слизь имеет слишком кислую среду, что вызывает гибель сперматозоидов.
Такая патология может возникнуть в результате хронических воспалительных процессов, гормональных сбоев, нарушения менструального цикла.
Причины
Причин, по которым беременности нет даже при условии регулярной овуляции, весьма большое множество. К наиболее распространенным факторам, препятствующим оплодотворению, можно отнести:
- Гормональный сбой – приводит к нарушению функционирования яичников, что оказывает негативное влияние на созревание яйцеклетки. В особо тяжелых случаях овуляция может исчезнуть полностью.
- Нерегулярный менструальный цикл – в данном случае порой очень сложно определить наиболее благоприятные дни для зачатия.
- Воспалительные процессы – могут возникнуть в результате переохлаждения, заражения инфекциями, передающимися половым путем.
- Наличие врожденных патологий женской репродуктивной системы – сюда можно отнести неразвитость фаллопиевых труб, отсутствие одного либо двух яичников, «детская матка» и др.
- Нарушение обмена веществ – зачастую женщинам, страдающим избыточным весом, очень сложно забеременеть.
- Проблемы психологического характера и др.
Кроме того, причина отсутствия беременности может быть связана не только с женским организмом. Для того чтобы установить природу, возникшей проблемы, обследоваться необходимо обоим партнерам.
Внимание. Женщина должна помнить, что может наступить ановуляторный период, характеризующийся полным отсутствием овуляции в течение менструального цикла
Несмотря на то, что такие случаи составляют всего 1-3%, тем не менее, данное обстоятельство также следует учитывать.
Профессиональная диагностика
Для подтверждения предположений врач порекомендует пройти некоторые обследования. Основными из них считаются:
- сдача необходимых анализов на гормональные показатели;
- обследование при помощи УЗИ.
Гормональный анализ сможет определить отсутствие повышения прогестерона в последней фазе цикла, свидетельствующего об отсутствии овуляции.
При помощи УЗИ можно провести диагностику следующих моментов:
- степень развития фолликулов;
- размеры яичника и наличие в нем фолликула;
- возможность развития поликистоза в яичниках.
Для уточнения диагноза, возможно через определенный промежуток времени, потребуется дополнительное обследование и другие необходимые методы исследования предписанные врачом.
Как проходит процедура?
Прежде чем начать стимуляцию овуляции, женщине необходимо пройти тщательное обследование. По его результатам определяются необходимость и возможность проведения процедуры, возможные дополнительные мероприятия. На этой стадии выявляются заболевания, препятствующие эффективному применению методики. Часто требуется проведение обследования мужчины, т.к. при низком качестве спермы для наступления беременности женщине назначают дополнительные процедуры.
Предварительное обследование (инструментальное и лабораторное)
Предварительное обследование направлено на выявление заболеваний пациентки, возможности наступления беременности после стимуляции, оценку общего состояния организма. Исследования делятся на инструментальные и лабораторные.
К инструментальным методам исследования относятся:
- Консультация терапевта для выяснения, может ли женщина рожать. При этом врач назначает те виды обследования, которые требуются данной пациентке.
- Электрокардиограмма – проводится в обязательном порядке.
- Флюорография.
- Ультразвуковое исследование органов малого таза, груди.
- Обследование маточных труб — рентгенография с применением контрастного вещества, ультразвуковое исследование с введением физиологического раствора, осмотр лапароскопическим методом через проколы в брюшной стенке или пертурбация – продувание маточных труб углекислым газом. Способ исследования выбирает врач, основываясь на состоянии пациентки.
- Фолликулометрия – контроль работы яичников в одном или нескольких циклах при помощи УЗИ.
![]()
Лабораторные методы исследования включают:
- общие клинические анализы крови и мочи;
- анализы крови на опасные инфекционные заболевания: ВИЧ, сифилис, гепатиты;
- анализы мазков из цервикального канала и влагалища;
- анализы на хламидиоз, трихомониаз, гонорею, микоплазмоз и др.;
- определение содержания в крови половых гормонов: ФСГ, ЛГ, эстрадиола, пролактина, тестостерона.
Подбор схемы
Существуют 3 основные схемы стимуляции овуляции:
- При помощи Клостилбегита – препарата двойного назначения. При недостатке в организме эстрогена возникает эстрогенный эффект, при его избытке наблюдается антиэстрогенное действие.
- При помощи гонадотропинов – гормонов, вырабатываемых гипофизом и плацентой. Препараты вводятся непосредственно в яичник и индуцируют рост множественных фолликулов.
- Комбинированная схема предполагает поэтапное применение обоих методов с уменьшением общего количества вводимых гормонов.
![]()
Основные этапы
При выборе первой схемы препараты для стимуляции овуляции, такие как Клостилбегит и Кломид, принимают со 2-го дня цикла в виде таблеток. Курс продолжается 5 дней, созревание фолликулов контролируется при помощи УЗИ. Затем в середине цикла женщине вводится хорионический гонадотропин (ХЧГ) для инициации выведения яйцеклетки из фолликула.
Вторая схема стимуляции овуляции предполагает использование гонадотропинов в виде уколов. Инъекция производится ежедневно в одно и то же время, начиная со 2–3 дня с начала месячных. При этом благодаря воздействию препарата искусственное развитие фолликула схоже с естественным. Процесс контролируется при помощи УЗИ. Одновременно оцениваются состояние эндометрия, равномерность роста фолликулов, исключается возникновение кист. В середине цикла также вводится ХЧГ.
![]()
Половые контакты в обоих случаях рекомендованы в день введения ХЧГ и в следующий за ним. Тест для исследования мочи на беременность проводят за 2 дня до предполагаемого наступления следующих месячных.
Стимуляция по третьей схеме начинается с приема Клостилбегита, затем 5–7 дней делают инъекции гонадотропина. Для освобождения яйцеклетки вводят ХЧГ, затем необходимы половые контакты в течение 2-х дней. После этого назначают прогестерон для поддержания функционирования желтого тела.
Почему беременность не наступает с первого раза?
Природа очень разумна и механизмы, препятствующие наступлению «некачественной» беременности, позволяют избегать передачи наследственных патологий, выкидышей и абортов.
Причины, по которым беременность не наступает с первого раза:
- Половой акт не совпал с фертильными днями. Выход ооцита в большинстве своем не ощущается, поэтому момент овуляции подгадать сложно. Беременность возможна, если ПА происходит за 6-7 дней до выхода ооцита (это максимальный период жизни сперматозоидов в органах женского репродуктивного тракта) и 2 дня после него. Считается, что яйцеклетка может слиться со сперматозоидом в течение 2 дней после овуляции. Но существует мнение, что ооцит «дееспособен» до момента менструации, пока не покинет организм вместе с менструальными выделениями.
- Некачественный эндометрий препятствует имплантации. И наоборот, качественная слизистая матки, блокирует выработку жизненно необходимых веществ некачественному эмбриону, что мешает ему имплантироваться. Эти механизмы направлены на поддержание здоровья популяции человека.
Шансы на беременность с первого раза составляют 5%, при условии, что родители абсолютно здоровы. Большое количество эмбрионов, образующихся при зачатии, имеют генетические отклонения. В 30 случаях из 100 эндометрий препятствует их прикреплению. Столько же может прикрепиться, и отторгнуться через нескольких дней. В 10 % случаев случаются выкидыши.
Недостаточно вырабатывается прогестерона. Этот гормон – способствует закреплению и «приживлению» эмбриона в матке. Он секретируется желтым телом. При его недостатке гинеколог назначает Утрожестан, при угрозе выкидыша в результате лютеиновой недостаточности – Дюфастон.
![]()
Причины почему не происходит овуляция
Какие причины отсутсвия овуляции при регулярных месячных или их отсутсвии? Причиной ановуляции могут быть, как другие заболевания, так и индивидуальная физиология и особенности организма.
Физиологические:
- беременность;
- послеродовой период и лактация (пока не восстановился менструальный цикл);
- менопауза (последняя менструация);
- периоды отдыха у женщин репродуктивного возраста (1-2 раза в год);
- первые 1-2 года с момента наступления первой менструации.
Такие физиологические причины не являются патологией и не требуют лечения.
Патологические:
Бывает, что ановуляция – это следствие аномального строения детородных органов или проблем в работе эндокринной и других систем. Среди таких причин выделяют:
- заболевания придатков воспалительного характера;
- лишний вес;
- анорексия;
- заболевания по гинекологии (миомы, поликистоз яичников, эндометриоз и др.);
- плохое кровообращение головного мозга;
- постоянные стрессы;
- эндокринные заболевания;
- гиперпролактинемия;
- болезни печени;
- травмы органов половой системы;
- бесконтрольный прием медикаментов;
- гормональная контрацепция;
- онкологические заболевания гипофиза.
Диагностика перед началом терапии
Чтобы начать лечение на восстановление овуляции, нужно четко знать, почему не наступает овуляция. Врач сначала назначит такие мероприятия, как:
- тест на овуляцию;
- анализы крови на гормоны;
- УЗИ;
- диагностическое выскабливание эндометрия.
Тест, как уже говорилось выше можно провести и дома, но в стенах клиники, его делают специалисты, поэтому в результате сомневаться не придется. Тут также используют тест-полоску, цифровой тест и электронный овуляторный микроскоп.
После необходимо сдать кровь. В ней определят уровень определенных гормонов. Сдается анализ со второго по четвертый день цикла. Это нужно учитывать, ведь в разные фазы концентрация гормонов меняется. Проверить необходимо уровень:
- ФСГ;
- ЛГ;
- ТТГ;
- пролактина;
- Т4-свободного и Т3;
- общего тестостерона;
- ДЭАС;
- 17-гидроксипрогестерона;
- кортизола;
- гормона антимюллерова.
Все показатели важны в постановке диагноза и в назначении дальнейшей терапии.
Ультразвуковое исследование помогает найти структурные изменения в яичниках (к примеру, поликистоз или опухоль), воспалительные недуги, определяет признаки отсутствия овуляции. Это видно по количеству фолликулов и их размеру, видоизменению эндометрия и др. Специалист в первую очередь будет искать доминантный фолликул, если его нет, значит это ановуляция. Чтобы результаты были правдивыми, УЗИ делается несколько раз.
Диагностическое выскабливание распространено в гинекологии. Его делают при:
- нерегулярных месячных;
- метроррагии (кровотечениях, которые возникают между месячными);
- меноррагии (долгих и сильных месячных);
- альгоменореи (болезненности во время менструаций);
- кровотечениях в климактерическом периоде;
- бесплодии;
- подозрении на онкологию матки;
- самопроизвольных выкидышах;
- эндометритах и т. д.
Такое выскабливание поможет понять также, почему нет овуляции при регулярных месячных. Проводить нельзя, если имеются инфекционно-воспалительные заболевания острого характера в цервикальном канале и влагалище. Делать выскабливание нужно во 2-ой фазе менструального цикла, чтобы не было обширного кровотечения.
Предварительно перед процедурой необходимо провести подготовку (берется мазок из влагалища, бакпосев выделений, общий и биохимический анализ крови, общий анализ мочи). Непосредственно перед процедурой женщина не должна принимать никакие медикаменты, нельзя заниматься сексом, не применять никакие дезодорированные интим-средства, не делать спринцеваний во влагалище или любые другие похожие манипуляции. Также откажитесь за двенадцать часов до операции от еды и питья. Чтобы анестезия прошла нормально нужно сделать ее натощак.
Само выскабливание делается в стационарных условиях в специальной операционной. Сначала вводится анестезия, так как процедура болезненна. Сначала раскрывают шейку матки. Для этого используют расширитель Гегара. После делается соскабливание слизистых оболочек. Для этого используют хирургическую ложку – кюретку. Проводиться процедура может с гистероскопией, тогда все действия будут просматриваться, но это не всегда необходимо.
Как диагностировать овуляцию и ее особенности
Овуляции не было, а беременность наступила — возможна ли такая ситуация? Нет, такого быть не может. Так как если яйцеклетка не созрела и не вышла навстречу сперматозоиду, зачатие невозможно. Другое дело, что овуляция симптомы не всегда дает явные, многие женщины вовсе ее не замечают.
![]()
Почему так происходит? Каковы наиболее распространенные ошибки в диагностике? Начнем с того, что самым неточным способом определения благоприятного для зачатия дня является измерение базальной температуры. Ошибки возникают обычно из-за несоблюдения правил этого вида диагностики
Например, не все женщины измеряют температуру сразу после пробуждения, а ведь это очень важно, так как движение приводит к повышению температуры. Сам градусник может ошибаться, особенно это касается таких популярных сейчас электронных, которые показывают результат на своем табло в течение нескольких секунд после начала измерения температуры
При измерении базальной температуры лучше использовать обычный.
Кроме того, ошибки бывают при диагностике тестами, если не знать как происходит овуляция и в какой срок. Некоторые женщины начинают тестироваться сразу после окончания месячных, когда до овуляции еще есть несколько дней. Разочаровываются из-за отрицательных результатов и прекращают диагностику. Путаница может возникнуть и при продолжительном менструальном цикле — в 35 и более дней. В таком случае, когда женщина считала, что не сможет забеременеть, может показаться, что зачатие произошло чудом. Но это никакое не чудо. Просто для тестирования нужно правильно вычислить сроки. Начинать диагностику при 28-дневном цикле можно примерно с 11 дня. А когда наступает беременность после овуляции, это случается приблизительно через 7-10 дней (яйцеклетка к этому сроку закрепляется в матке) можно уже покупать тесты на беременность с высокой чувствительностью.
И есть еще один волнительный вопрос — наступает ли овуляция при беременности, нужно ли предохраняться при половых контактах во время вынашивания ребенка? Может ли произойти еще одно зачатие? Нет, в контрацепции нет никакой необходимости. Только если у полового партнера есть заболевание, передающееся половым путем, которое может нанести вред ребенку. Если же семья здорова, нет инфекций и угрозы самопроизвольного прерывания беременности, можно наслаждаться близостью без всяких страхов.
Лечение
Лечением проблем овуляции занимается врач гинеколог-эндокринолог или репродуктолог. Лечение начинают с полного обследования. Если выявляются факторы, которые прямо или опосредованно влияют на деятельность репродуктивной системы и вызывают отсутствие овуляции, то на первом этапе лечения устраняют этот фактор или минимизируют его влияние.
Так врач рекомендует снизить уровень стресса, правильно дозировать физическую нагрузку, похудеть или набрать вес до физиологической нормы. Зачастую только этого достаточно, чтобы организм «включился» в процесс размножения. Не потому ли наши бабушки советовали женщинам, желающим ребенка, вести спокойный образ жизни, чаще играть с детьми, шить красивые детские вещички, читать детские книжки? Все это «настраивает» организм на зачатие.
При наличии воспалительного процесса проводят его лечение, при наличии анатомических изменений в яичниках возможно оперативное вмешательство. Гормональные нарушения корректируют специальной терапией. На время лечения часто рекомендуют пить противозачаточные таблетки коротким курсом 3-6 месяцев. Такая терапия временно прекращает циклическую работу яичников, позволяя им отдохнуть и в момент отмены препарата заработать в полную силу.
Если с причиной справились, а овуляция не приходит, назначают медикаментозную стимуляцию овуляции. Для этого используются аналоги фолликулостимулирующего гормона гипофиза и антиэстрогены, которые назначаются в определенных концентрациях в строго определенные дни цикла. Доза препаратов может меняться в процессе лечения. Главная цель стимуляции овуляции – «вырастить» фолликулы размером 20-25 мм. Иногда применяют комбинированный метод стимуляции, при котором после «выращивания» фолликулов назначают аналог лютеинизирующего гормона (ЛГ), который непосредственно приводит к разрыву фолликула. Стимулированная овуляция требует гормональной поддержки во второй фазе цикла, иначе оплодотворенная яйцеклетка не сможет закрепиться на стенке матки.
Метод стимуляции подходит женщинам с нарушением созревания фолликулов (например, при СПКЯ), но бесполезен при синдроме истощения яичников. Причиной отказа от метода стимуляции овуляции могут быть и возрастные ограничения и некоторые заболевания, которые сопровождаются приемом определенных лекарственных препаратов. Пациентка во время процесса стимуляции должна постоянно следить за базальной температурой и своими ощущениями , доктор — проводить УЗИ-контроль реакции яичников и созревания яйцеклетки.
Вероятность забеременеть при использовании стимуляции увеличивается на 70%. Как правило, курсы стимуляции проводят не больше 3-5 раз в жизни, ведь дозы постоянно увеличиваются, а терапия опасна побочными эффектами. Неконтролируемая стимуляция яичников может привести к синдрому гиперстимуляции, когда яичники слишком бурно реагируют на прием препаратов. При гиперстимуляции яичники увеличиваются в размерах в несколько раз, в брюшную полость выделяется жидкость, а другие органы и ткани страдают от обезвоживания. В тяжелых случаях ситуация требует интенсивного лечения в условиях стационара.
Корме того, длительное применение препаратов для стимуляции увеличивает риск рака яичника, а также может привести к раннему истощению яичников, наступлению раннего климакса. Если метод не сработал за 3-4 месяца — причина бесплодия, вероятней всего, в другом, тогда медики прибегают к вспомогательным репродуктивным технологиям (ЭКО) или хирургическому вмешательству.
Назад: << Если нет овуляции… Причины, диагностика, лечение
Екатерина СвирскаяПолезная статья? Тогда поставьте лайк ![]()
Признаки и симптомы
Самым важным признаком является отсутствие беременности, даже если женщина и мужчина длительное время не используют контрацепцию и проводят половые акты в наиболее благоприятный период цикла в границах фертильного окна. Именно с жалобой на невозможность забеременеть женщина в итоге и обращается к врачу. Но в случае с отсутствием овуляции все не так просто, и чаще всего жалобы на невозможность зачать — не единственные.
Поскольку отсутствие овуляции связано в основном с гормональным нарушением, женщины также жалуются на:
- усиленный рост волос на лице и теле, часто — на выпадение волос на голове;
- снижение тембра голоса;
- нарушение месячных, нерегулярность, прорывные межменструальные кровотечения в середине цикла;
- сальность кожи, появление угревой сыпи не только на лице, но и на теле;
- снижение либидо;
- уменьшение выделений из влагалища, сухость, зуд во влагалище;
- резкий набор веса, ожирение при сохранении пищевого поведения;
- резкие перепады настроения, плаксивость и раздражительность.
![]()
![]()
Если у женщины есть признаки тяжелой депрессии, отложения жировой ткани на лице и теле при неизмененных конечностях, то врач заподозрит опасный синдром Иценко-Кушинга, который связан с нарушением работы надпочечников.
Примерно у трети женщин с ановуляцией циклы по своей длительности соответствуют норме. Но полноценными не являются, а потому врач называет такие месячные не менструацией, а менструальноподобными кровотечениями. Часто женщины жалуются на то, что болит низ живота, поясница, что поднимается давление, повышена потливость.
![]()
Лечение
Успешность лечения зависит от того, насколько точно была установлена причина ановуляции. Почти во всех случаях применяют гормональные препараты. Исключение составляют случаи психогенного нарушения работы яичников, в этом случае женщине рекомендуется посетить психотерапевта, чтобы найти причину нарушения работы ее репродуктивной системы в психике и устранить ее. Если в нарушениях виновата именно психосоматика, то лечение в большинстве случаев успешное.
![]()
Лечить ановуляцию гормональными средствами рекомендуется не более 4 месяцев. Если беременность после этого не наступает, рекомендуется . Если не помогает и она, паре рекомендовано ЭКО и другие вспомогательные репродуктивные методики.
- Недостаточность яичников. Когда причина в этом, назначается заместительная однофазная или двухфазная гормональная терапия. Это означает, что в первой фазе женщина будет получать синтетические гормоны ФСГ и эстроген с 1 по 21 день цикла. А через пару месяцев ей назначат эстроген-гестагенную терапию («Марвелон» и другие).
- Резистентность половых желез. Если яичники нечувствительны к гормональному воздействию, лечение более сложное, и в большинстве случаев, малоэффективное. Добиться хоть какой-то реакции от половых желез порой удается только шоковыми, очень высокими дозами эстрогена, дополнительно применяется «Клостилбегит» для поддержания уровней ФСГ и ЛГ.
- Дисфункции гипоталамуса и гипофиза. Сначала лечения требуют поражения мозга, и только потом следует переходить к коррекции гормонального фона. В течение трех месяцев женщина получает препараты эстрогена «Прогинова», «Микрофоллин», «Дивигель», помимо этого, во второй фазе цикла назначают и «Дюфастон». То есть полностью заменяют синтетическими препаратами естественные гормоны – «Микрофоллин» способствует росту фолликулов, а «Дюфастон» потом подавляет эстрогеновые всплески и не делает полноценной лютеиновую фазу цикла.
- Повышенный уровень пролактина. Его помогают преодолеть «Бромкриптин», «Правидел». Эти средства позволяют снизить уровень пролактина, в результате чего цикл восстанавливается. Дозу увеличивают малыми количествами, поэтапно, и лечение может занять до полутора лет. К планированию беременности следует подходить только после того как врач отменит гормональное лечение полностью. Если овуляция не восстановилась, может быть проведена стимуляция, но не раньше, чем через полгода после окончания лечения.
- Поликистоз яичников. При отсутствии разрыва фолликула из-за толстой оболочки пузырька ооцит не может выйти, часто это связано с повышением уровня мужских гормонов. Лечение проводится препаратами с противоандрогенным действием – «Верошпирон», «Диане-35» в сочетании с гонадотропинами. Если эффекта нет, то через год проводят хирургическое вмешательство — надрезают капсулу яичника хирургически либо удаляют часть капсулы. На некоторое время (не навсегда) овуляции восстанавливаются, и к планированию беременности пара должна переходить сразу после операции.
![]()
Ановуляция — вовсе не приговор. Женщины с таким диагнозом становятся мамами. В 75-80% случаев помогает гормональная терапия и стимуляция овуляции. Остальным на помощь приходят методы репродуктивной помощи — может быть проведена процедура ЭКО, если ооцит вызревает, но не выходит из фолликула, а если вызревание недостаточное, для этого будут стимулировать суперовуляцию.
Можно сделать ЭКО с донорской яйцеклеткой, если нет возможности получить нормальные ооциты, пригодные для оплодотворения у самой пациентки. Есть также возможность применить криопротокол для ЭКО, если раньше ооциты были получены и хранились в замороженном виде.
![]()
![]()
О том, что такое ановуляция, смотрите в следующем видео.
Не наступила беременность после стимуляции овуляции
При отсутствии овуляции и патологических ановуляторных циклах используют гормональные лекарственные средства для индукции овуляции. В зависимости от показаний используются разные схемы и препараты.
![]()
Если яичники чувствительны к терапии, овуляция происходит. Вместе с тем растет вероятность наступления беременности. Но системный эффект стимуляции недостаточно изучен. Считается, что стимуляция может негативно отражаться на качестве эндометрия. После стимуляции беременность не наступает, если яичники не чувствительны к гормональной терапии. Эффективность индукции созревания ооцитов составляет всего 10-15%. Беременность наступает суммарно за 4 цикла стимуляции в 20-38% случаев.